Rétinopathie diabétique
Qu’est-ce que c'est ?
Une maladie chronique caractérisée par une glycémie élevée, provoque une complication oculaire appelée rétinopathie diabétique. Cette affection affecte les vaisseaux sanguins de la rétine, la membrane sensible à la lumière à l’arrière de l’œil, et peut entraîner des dommages pouvant altérer la vision.
Qui est concerné ?
La rétinopathie diabétique peut affecter toute personne atteinte de diabète, qu’il s’agisse de diabète de type 1 ou de type 2. Les personnes atteintes de diabète courent un risque accru de développer une rétinopathie diabétique, en particulier si elles ne contrôlent pas bien leur glycémie (taux de sucre dans le sang).
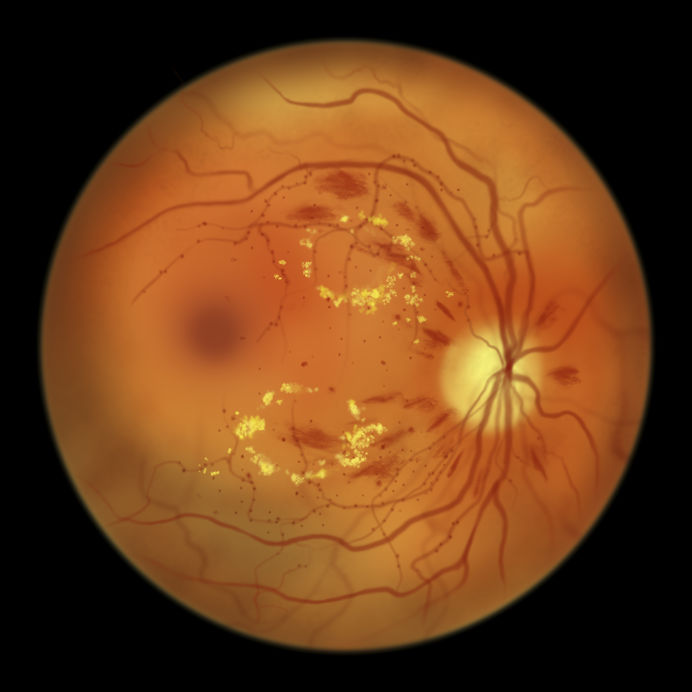
2 types principaux de rétinopathie diabétique :
1. Rétinopathie diabétique non proliférante : Dans cette forme précoce de la maladie, les vaisseaux sanguins de la rétine peuvent fuir ou devenir obstrués. Des micro-anomalies vasculaires, telles que des microanévrysmes, des hémorragies et un œdème rétinien (gonflement de la rétine), peuvent se développer. À ce stade, la vision peut ne pas être significativement altérée.
2. Rétinopathie diabétique proliférante : Dans cette forme avancée, de nouveaux vaisseaux sanguins anormaux se forment sur la surface de la rétine et du nerf optique, ce qui peut entraîner des saignements intraoculaires et une cicatrisation de la rétine. Ces cicatrices peuvent entraîner un décollement de la rétine, compromettant gravement la vision et pouvant conduire à la cécité si elles ne sont pas traitées.
Quel examen permet de la détecter ?

Examen du fond d’œil :
L’ophtalmologue utilise un ophtalmoscope pour examiner le fond de l’œil et détecter d’éventuels signes de rétinopathie diabétique. Il recherche des hémorragies, des microanévrismes, un œdème rétinien ou des vaisseaux sanguins anormaux.

Angiographie à la fluorescéine :
Ce test consiste à injecter un colorant dans une veine du bras. Le colorant se propage dans les vaisseaux sanguins de la rétine. Ensuite, on prend des photos pour évaluer la circulation sanguine et détecter tout blocage ou fuite des vaisseaux sanguins.

OCT :
Cet examen fournit des images en coupe transversale de la rétine, permettant d’évaluer son épaisseur et sa structure, ainsi que de détecter la présence d’un œdème maculaire.

Test de la vision :
L’acuité visuelle est évaluée pour détecter toute altération de la vision pouvant être causée par la rétinopathie diabétique.

Examen de la pression intraoculaire (PIO) :
Bien que la rétinopathie diabétique soit principalement une maladie des vaisseaux sanguins de la rétine, un examen de la pression intraoculaire peut être réalisé pour exclure d’autres affections oculaires concomitantes.
Les traitements envisagés
1. Contrôle de la glycémie et de la pression artérielle :
Pour ralentir la progression de la rétinopathie diabétique, il est essentiel de maintenir un contrôle strict de la glycémie et de la pression artérielle. En effet, cela peut nécessiter des changements de mode de vie, comme adopter une alimentation saine, faire de l’exercice régulièrement et prendre des médicaments pour gérer le diabète et l’hypertension.
2. Injections intravitréennes :
Les médicaments anti-VEGF (facteur de croissance endothélial vasculaire) peuvent être injectés dans l’œil afin de réduire l’œdème maculaire. De plus, ils empêchent la croissance de nouveaux vaisseaux sanguins anormaux dans la rétine.
3. Photocoagulation au laser :
Cette intervention utilise des faisceaux laser appliqués sur la rétine pour sceller les vaisseaux sanguins qui fuient ou détruire les vaisseaux sanguins anormaux en cas de rétinopathie diabétique proliférante. En conséquence, elle aide à prévenir les saignements et les cicatrices pouvant endommager la rétine.
4. Chirurgie vitréorétinienne :
En cas de rétinopathie diabétique sévère avec décollement de la rétine ou hémorragies importantes, une intervention chirurgicale peut être nécessaire. Cette intervention implique généralement le retrait du vitré (le gel transparent remplissant l’intérieur de l’œil) et la réparation de la rétine.
